Dopo una mastectomia, molte donne scelgono di affrontare un percorso di ricostruzione del seno; intervento che oggi, grazie ai progressi della chirurgia plastica, è sempre più sicuro, personalizzabile e in grado di restituire un risultato naturale. Dalle tecniche con protesi a quelle che utilizzano tessuti propri, fino alla ricostruzione dell’areola e del capezzolo, ecco tutto quello che c’è da sapere, anche sui diritti garantiti dal Servizio Sanitario Nazionale.
Oggigiorno, la maggior parte delle donne che hanno subito una mastectomia a seguito di un tumore al seno opta per una ricostruzione chirurgica della mammella. Si tratta, infatti, di un intervento estremamente sicuro. Le uniche controindicazioni possono essere di ordine oncologico (come nel caso di un tumore troppo esteso) o legate a condizioni di salute preesistenti che renderebbero l’intervento ricostruttivo troppo rischioso, sia in termini di sopravvivenza sia di possibili complicanze. In queste situazioni, infatti, l’intervento potrebbe incidere negativamente sulla qualità di vita più di quanto non faccia, positivamente, il ricostruire un seno asportato. Ovviamente, la decisione deve essere presa insieme al chirurgo plastico, valutando attentamente i pro e i contro di tutte le opzioni disponibili in base alle caratteristiche e ai desideri specifici di ogni paziente, in un percorso di scelta condiviso.
Cosa aspettarsi dalla ricostruzione del seno post mastectomia
Lo stato attuale delle conoscenze oncologiche, delle tecniche chirurgiche e dell’evoluzione dei materiali protesici utilizzati permettono alla chirurgia plastica ricostruttiva di ricreare una mammella di forma e dimensioni molto simili a quelle precedenti a quelle della mammella controlaterale preservata (ad alla forma che avevano entrambe le mammelle prima dell’intervento nella maggior parte dei casi. La ricostruzione non compromette le cure oncologiche né rende più complessi o meno attendibili gli esami di controllo radiologici (compresa la mammografia che, nella sua attuazione, necessita di comprimere la mammella e che, oggigiorno, è consigliata anche dopo mastectomia nel caso venga conservato il complesso areola-capezzolo). Le protesi mammarie attuali, inoltre, garantiscono elevati standard di sicurezza grazie a materiali e caratteristiche biomeccaniche di ultima generazione, che le rendono veri e propri dispositivi medici sicuri (dal 2024 il loro posizionamento è obbligatoriamente registrato in un registro protesi nazionale).
Il rischio di sviluppare un linfoma associato alla presenza di protesi mammarie (BIA-ALCL) è oggi estremamente basso (circa 1 caso ogni 1000 pazienti che hanno subito il posizionamento di protesi mammarie sia a scopo estetico che ricostruttivo, con una maggiore incidenza in pazienti che una storia di tumore mammario, in particolari gruppi etnici e se le protesi posizionate presentavano la superficie in poliuretano)[i]. Si tratta comunque di una condizione a prognosi favorevole: se diagnosticata precocemente e trattata correttamente, anche nelle fasi più avanzate, può essere completamente risolta. In Italia, l’incidenza negli ultimi 5 anni, varia tra 2.7 e 6.3 casi ogni 100.000 pazienti impiantati e con prognosi favorevole se diagnosticata precocemente e correttamente trattata. [ii]
Infine, l’avvento delle mastectomie con “risparmio dei tessuti” consente oggi di avviare il percorso ricostruttivo contemporaneamente all’asportazione della mammella nella maggior parte dei casi. L’intervento è un po’ più lungo e impegnativo per il fisico, ma consente di ridurre i tempi complessivi del percorso. In alternativa, la ricostruzione può essere effettuata anche molti anni dopo la mastectomia, con risultati ormai del tutto comparabili a quelli della ricostruzione immediata.
[i] Elameen A.M., Almarakby M.A., Atta T.I., Dahy A.A. The Risk of Breast Implant-Associated Anaplastic Large Cell Lymphoma; A Systematic Review and Meta-Analysis. Aesthetic Plast Surg. 2024 May 9;48(24):5315–5328. doi: 10.1007/s00266-024-03956-9
[ii] https://www.salute.gov.it/new/it/tema/dispositivi-medici/protesi-mammarie-e-linfoma-anaplastico-grandi-cellule-alcl/
Ricostruzione eterologa del seno con espansori o protesi
Nella maggior parte dei casi, la ricostruzione della mammella viene effettuata utilizzando materiali sintetici, come espansori tissutali o protesi mammarie o entrambi in successione.
Quando la ricostruzione avviene contestualmente alla mastectomia, cioè “in un unico tempo”, si può utilizzare una protesi mammaria eventualmente rivestita di matrici dermiche acellulari (supporti biologici) o reti sintetiche, che ne favoriscono la copertura e la stabilizzazione.
In altri casi, invece, la ricostruzione viene eseguita “in due tempi”, ad esempio quando il tipo di mastectomia o le condizioni di salute della paziente (fattori di rischio, necessità di ulteriori terapie, ecc.) richiedono di utilizzare un espansore tissutale. In questa procedura, durante l’intervento di mastectomia viene posizionato un espansore cutaneo mammario, parzialmente riempito di aria o di soluzione fisiologica. Successivamente, nel corso delle visite ambulatoriali, l’espansore viene gradualmente riempito attraverso piccole punture indolori in corrispondenza della valvola di riempimento situata sulla superficie anteriore dell’espansore (la cute, infatti, è ancora insensibile dopo l’intervento chirurgico) fino al raggiungimento del volume desiderato.
A quel punto, si procede con un secondo intervento chirurgico per sostituire l’espansore con una protesi mammaria definitiva. Nella stessa seduta, se necessario, è possibile intervenire anche sulla mammella controlaterale per ottenere una migliore simmetria tra le due mammelle, mediante una varietà di interventi di chirurgia plastica (mastoplastica riduttiva, mastopessi, mastoplastica additiva) tra cui verrà selezionato il più opportuno in funzione delle caratteristiche della mammella residua e di quella ricostruita per il tumore.
La durata della permanenza dell’espansore può variare in base a diversi fattori, come l’eventuale prosecuzione di terapie oncologiche o le liste d’attesa ospedaliere. In ogni caso, la presenza dell’espansore non comporta rischi per la salute e, grazie ai nuovi modelli oggi disponibili, è possibile eseguire anche la risonanza magnetica senza rimuoverlo.
Nei casi di ricostruzione differita, cioè effettuata a distanza di tempo dalla mastectomia, è generalmente necessario passare attraverso il posizionamento iniziale di un espansore cutaneo. Tuttavia, in alcune situazioni selezionate, si può evitare il doppio intervento grazie all’uso di una protesi espandibili (come la protesi di Becker), che permette di ampliare gradualmente la cute come per un espansore tradizionale avendo però già una strato esterno composto come una protesi standard e con un volume predefinito, ma che, a differenza dell’espansore, può essere lasciata in sede in modo permanente dopo la rimozione della valvola di riempimento che in questo tipo di protesi è posizionata a distanza (generalmente all’incrocio tra la linea passante per l’ascellare anteriore ed il solco sotto mammario).
L’evoluzione dei materiali e delle tecniche chirurgiche ha inoltre reso possibile il posizionamento delle protesi in due diverse sedi: retro-pettorale, cioè dietro il muscolo grande pettorale (tecnica classica), oppure pre-pettorale, davanti ai muscoli della parete toracica, a diretto contatto con la cute (nuova tecnica). La tecnica pre-pettorale consente un recupero più rapido e generalmente meno doloroso, anche se può rendere più visibile il margine della protesi a livello del décolleté. Questo piccolo inestetismo può essere corretto con un successivo intervento di lipofilling, che prevede l’innesto di tessuto adiposo autologo per ammorbidire il profilo, che viene prelevato con la stessa tecnica utilizzata per la liposuzione.
Le protesi mammarie moderne hanno una garanzia media di 14 anni. Il termine della garanzia non implica necessariamente la necessità di sostituzione, che diventa indicata solo in caso di rottura o complicanze rilevate tramite esami radiologici, come la risonanza magnetica mammaria.
Ricostruzione autologa con tessuti propri
Oltre alle tecniche che prevedono l’utilizzo di protesi, la chirurgia plastica impiega da molti anni anche metodi di ricostruzione autologa, cioè interventi che utilizzano tessuti prelevati da altre parti del corpo della paziente. Si tratta di una soluzione naturale, che non fa uso di materiali sintetici porzioni di bensì cute, muscolo o tessuto adiposo in varie combinazioni tra di essi per ricreare il volume e la forma della mammella.
A seconda del tipo di tessuto impiegato e della tecnica di trasferimento, questi interventi si dividono in tre principali categorie.
- Lembi peduncolati, come il lembo del muscolo grande dorsale, prelevato dal dorso e trasferito al torace mantenendo intatto il proprio apporto vascolare. In questo modo, la porzione di tessuto resta “collegata” alla zona di origine, garantendo un buon afflusso di sangue e un attecchimento stabile.
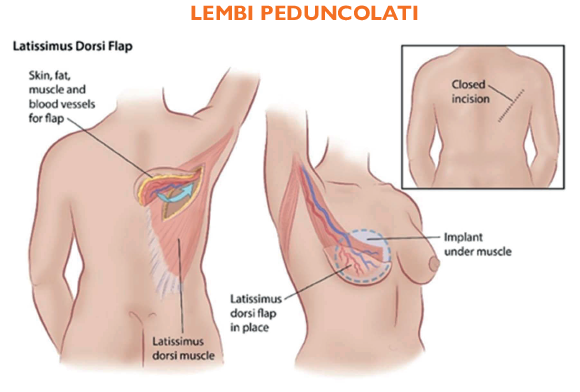
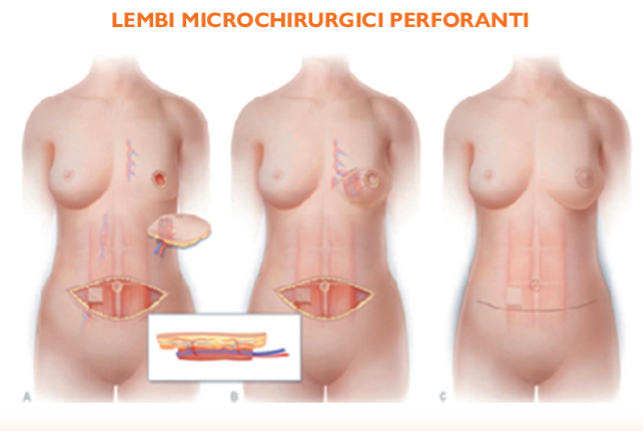
- Lembi perforanti, composti da cute e fascia prelevate dalla periferia della mammella e che si basano per la loro sopravvivenza sulla preservazione di un peduncolo vascolare specifico per ogni tipo di lembo para-mammario o da altre aree corporee (come addome o glutei). In questi ultimi casi l’apporto vascolare deve essere ricostruito nella nuova sede tramite microchirurgia, motivo per cui vengono anche detti lembi microchirurgici.
- Lembi microchirurgici: prevedono il prelievo di tessuti (più frequentemente cute e grasso, in alcuni casi anche muscolo) da zone del corpo distanti dalla mammella che vengono trasferiti in regione mammaria ed i cui peduncoli ivi riconnessi con vasi locali onde permetterne la sopravvivenza. I più utilizzati in ricostruzione mammaria sono il DIEP (che è l’acronimo di Deep Inferior Episgstric artery Perforator) o il lembo adipo-cutaneo PAP (che è l’acronimo di Profunda Artery Perforator), rispettivamente prelevati dalla regione addominale (con cicatrice residua analoga a quella di una addominoplastica) a dalla regione supero-mediale o posteriore della coscia (con cicatrice residua localizzata a livello della piega inguinale fin verso al gluteo).
- Lipofilling, tecnica di ricostruzione autologa che utilizza esclusivamente tessuto adiposo. Il grasso viene prelevato mediante liposuzione da zone di accumulo del corpo (come addome, fianchi, cosce o interno ginocchia) e successivamente processato per selezionare le cellule adipose e staminali più vitali. Una volta processato, il tessuto adiposo viene reiniettato nello spazio cutaneo del lembo di mastectomia o all’interno del muscolo grande pettorale. Poiché non è possibile innestare grandi quantità di grasso in un unico tempo chirurgico, il lipofilling richiede spesso più sedute successive.
Talvolta si ricorre all’uso temporaneo di un espansore cutaneo mammario, riempito per distendere la cute e successivamente svuotato man mano che il tessuto adiposo viene infiltrato (tecnica detta di espansione inversa). Al termine del processo, l’espansore viene rimosso e la mammella risulta ricostruita esclusivamente con tessuto autologo.
L’utilizzo di tessuti propri offre diversi vantaggi:
- assenza di reazioni avverse ai materiali sintetici;
- minore rischio di infezioni;
- risultato più naturale, che si evolve nel tempo in modo armonico con il resto del corpo.
D’altro canto, si tratta di interventi più lunghi e complessi, spesso della durata di oltre 5 ore nel caso di ricostruzioni microchirurgiche e che possono richiedere più passaggi chirurgici (nel caso del lipofilling, in media 3-4 sedute). Le procedure sono tecnicamente più impegnative e comportano un rischio maggiore di insuccesso o di irregolarità cutanee, con la necessità di creare di cicatrici in più punti del corpo.
Per questi motivi, la ricostruzione autologa è generalmente riservata a pazienti ben selezionate e molto motivate, che desiderano un risultato completamente naturale e sono disposte ad affrontare un percorso più lungo e articolato.
Ricostruzione dell’areola e del capezzolo
Una volta completata la ricostruzione della mammella e trascorso il tempo necessario per l’assestamento dei tessuti, è possibile procedere con la ricostruzione del complesso areola-capezzolo. Si tratta di un piccolo intervento ambulatoriale, eseguito in anestesia locale, che consente di restituire alla mammella un aspetto più naturale e armonico.
Il capezzolo viene solitamente ricreato utilizzando i tessuti della stessa mammella, attraverso l’allestimento di piccoli lembi cutanei locali. In alternativa, può essere prelevato dal capezzolo controlaterale, qualora quest’ultimo sia particolarmente prominente e lo consenta da un punto di vista anatomico.
Per l’areola, è possibile utilizzare un innesto di cute prelevato dalla piega inguinale o dalla superficie addominale sovrapubica: questa zona offre un colore e una consistenza molto simili a quelli naturali dell’areola e, al tempo stesso, permette di nascondere facilmente la cicatrice residua.
In alcuni casi, l’areola e il capezzolo vengono ricostruiti contemporaneamente mediante specifiche tecniche di chirurgia plastica, oppure possono essere riprodotti tramite tatuaggio medico, una soluzione sempre più diffusa e realistica.
Quando la ricostruzione chirurgica non è possibile (ad esempio per la presenza di cicatrici estese o di una cute resa meno elastica dai trattamenti radioterapici) si può ricorrere a protesi esterne in silicone, rimovibili e realizzate su misura, in grado di riprodurre fedelmente l’aspetto del capezzolo e dell’areola.
Infine, in alcuni casi specifici, per motivi clinici o per scelta personale, si può optare per l’uso di protesi mammarie esterne definitive, o provvisorie nel periodo che precede la conclusione del percorso ricostruttivo. In entrambe le situazioni, il Servizio Sanitario Nazionale (SSN) prevede la rimborsabilità totale dei dispositivi.
Il sostegno del SSN nel percorso di ricostruzione chirurgica del seno
Il Servizio Sanitario Nazionale (SSN) garantisce gratuitamente ausili, presidi e protesi alle persone con un’invalidità superiore al 33% e anche a chi è in attesa del relativo riconoscimento.
La richiesta di prescrizione deve essere effettuata su apposito modulo da uno specialista dipendente da una struttura sanitaria pubblica o convenzionata con l’ASL.
Grazie alla modifica introdotta dal D.Lgs. n. 321 del 2001 (G.U. n.183 dell’8 agosto 2001), non è più necessario presentare la certificazione di invalidità: è sufficiente la prescrizione dello specialista.
Il D.L. n. 332 del 1999 prevede inoltre la possibilità di rinnovare la protesi ogni tre anni (art. 5, comma 3). In caso di smarrimento, rottura accidentale o particolare usura del dispositivo, l’ASL può autorizzare, una sola volta, la fornitura di una nuova protesi anche prima della scadenza dei termini previsti. È comunque consigliabile informarsi presso la ASL di riferimento per verificare le modalità e l’effettiva gratuità dei dispositivi.

